| طب العناية المركزة | |
|---|---|
مثال على معالجة مريض ذي حالة حرجة
| |
| فرع من | علم التخدير، وعلوم سريرية ، وطب باطني، وطب التوليد والنسائيات، وطب الأطفال، وتمريض |
| الأمراض المهمة | الفشل التنفسي، فشل عضو، فشل الأعضاء المتعدد |
| المختص | طبيب العناية المركزة |
| تعديل مصدري - تعديل | |
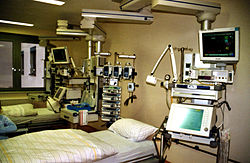
طب الحالات الحرجة أو طب العناية المركزة أو طب العناية الفائقة (بالإنجليزية: critical care medicine) هو أحد فروع الطب الحديثة وهو معني بتقديم دعم متقدم للحياة أو لأعضاء الجسم المصابة للمرضى ذوي الحالة الصحية الحرجة.[1][2][3] ويتم ذلك داخل وحدة العناية المركزة.
نظرة عامة
يعد طب الحالات الحرجة بمفهومه الحديث من أحد أحدث فروع الطب نشأةً وهو بصفة عامة أكثر فروع الطب استهلاكاً للموارد وارتفاعاً لتكلفة العلاج ومن أكثرها اعتماداً على التكنولوجيا الحديثة.
يمارس طب الحالات الحرجة أطباء وممرضون متخصصون يطلق عليهم بالإنجليزية (Intensivists).
يهتم أطباء الحالات الحرجة بمتابعة أجهزة الجسم الرئيسية التسع وهي:
1-الجهاز الدوري(القلب والأوعية الدموية).
4-الجهازالمعدي المعوي(و الحالة الغذائية).
5- الدم.
6-علم الأحياء المجهرية(بما في حالة تعفن الدم).
7-أطراف الجسم (والجلد).
المرضى الذين يحتاجون إلى العناية المركزة عادةً ما يكونون ذوي حالة صحية حرجة للغاية مما يتطلب الحاجة لمراقبة ودعم استقرار أجهزة الجسم المهمة لاستمرار الحياة مثل:
- الدورة الدموية لضمان استمرار تدفق الدم المحمل بالأكسجين والمغذيات لكافة أنحاء الجسم والحفاظ على ضغط الدم من أي تغيرات تضر بوظائف الأعضاء (ارتفاع ضغط الدم / هبوط ضغط الدم).
- الجهاز التنفسي وذلك لدعم القنوات التنفسية وظائف التنفس (مثل استخدام جهاز التنفس الصناعي).
- وظائف الكلى وذلك للحماية من وعلاج الفشل الكلوي الحاد.
- علاج اضطرابات ضربات القلب الخطيرة.
- علاج اختلال أملاح الدم ونسبة الحموضة في الدم.
وغالباً ما يعاني مريض العناية المركزة من تدهور وظائف عدد من أجهزة الجسم في نفس الوقت عند دخوله أو خلال تواجده بالعناية، إما أن يكون ذلك بسبب وجود عدد من الأمراض السابقة أو حدوث ذلك كمضاعفات لفشل وظائف عضو هام بالجسم، مما يتطلب تدخل شامل لدعم وظائف الأعضاء لمنع حدوث مزيد من التدهور.
كما يتم إدخال المرضى ما بعد الجراحات الكبرى للعناية المركزة وذلك لعدم استقرار حالتهم خلال الساعات أو الأيام الأولى الحاسمة ما بعد العملية (مثل عمليات القلب والصدر والجهاز الهضمي الكبري وجراحات المخ والأعصاب).
ومن الناحية المثالية، يتم إدخال العناية المركزة فقط لأولئك المرضى الذين يحتمل أن يتم شفائهم، والذين لديهم فرصة جيدة للبقاء مع العناية المركزة. وحيث أن معظم المصابين بأمراض خطيرة يكونون مهددين بالموت ،ونتائج العلاج بالعناية المركزة من الصعب التنبؤ بها. ولذلك، يموت الكثير من المرضى في وحدة الرعاية المركزة. ولذلك يفترض أن يكون المريض مصاب بأمراض يمكن التغلب عليها كشرط رئيسي للقبول في وحدة العناية المركزة.
تاريخ طب الحالات الحرجة
مرحلة فلورنس نايتينجيل
جذور طب الحالات الحرجة تعود للعمل التي قامت به الممرضة البريطانية العظيمة فلورنس نايتينجيل Florence Nightingale (ولدت عام1820- وتوفيت عام1910) .حيث قامت بتطبيق بروتوكولات الحالات الحرجة علي المرضي من الجنود المصابين في خلال حرب القرم والتي إندلعت عام 1854، فأدي ذلك لأنخفاض حاد في عدد الوفيات بين المصابين من 40 % إلي حوالي 2%، وذلك نتيجة لعملها باشتراك مع 38 ممرضة متطوعة أخرى. وعند عودتها من الحرب قامت بإنشاء مدرسة لتعليم الممرضات في مستشفى سان توماس St.Thomas’s Hospital بإنجلترا عام 1859، يتم التعليم بها بشكل محترف وعملي. ويعتبر عمل نايتنجيل ومنهج المدرسة، بداية علم طب الحالات الحرجة والبداية الحقيقية لعلم التمريض الحديث.
مرحلة والتر داندي
والتر داندي Walter Dandy (ولد عام1886- وتوفي عام1946)، عالم وجراح مخ وأعصاب أمريكي، يعتبر الأب المؤسس لطب جراحة المخ والأعصاب الحديث. حصل على درجة البكالوريوس في عام 1907 من جامعة ميزوري {University of Missouri} وعمل معظم حياته بكلية طب جامعة جون هوبكنز {Johns Hopkins University School of Medicine} والتي تقع في مدينة بالتيمور في ولاية ماريلاندالأمريكية. من إنجازاته، إنشاء أول عناية مركزة في العالم في مدينة بوسطن بسعة 3 أسرة وذلك عام 1926.
مرحلة بورن إبسن
بورن إبسن Bjorn Aage Ibsen (ولد عام1915- وتوفي عام 2007)، طبيب تخدير دنمركي تخرج من كلية طب جامعة كوبنهاغن عام 1940. وأثناء وباء شلل الأطفال بالدنمرك عام 1952 والذي أدي إلي أصابة 2722 حالة في خلال 6 أشهر، منهم 316 حالة أصيبوا بشلل بعضلات التنفس، قام هو بمعالجة هذة الحالات عبر تركيب أنابيب بالقصبة الهوائية وعزلهم داخل وحدات منفصله، وتوظيف 200 طالب طب لضخ الأكسجين يدوياً للمرضي، وذلك حتي تم استبدال الطلبة بأجهزة تنفس صناعي. ونتج عن ذلك انخفاض الوفيات من 90% إلي 25%. وقام بعد ذلك عام 1953 بإنشاء أول وحدة عناية مركزة طبية وجراحية بأحدي مستشفيات كوبنهاغن. كما كانت له الفضل في أول ذكر لعلاج مرض التيتانوس بواسطة الأدوية الشاله للعضلات مع وضع المريض علي جهاز التنفس الصناعي. وقام أيضاً بالمشاركة في تأليف أول مرجع في العلاج داخل العناية المركزة.
مرحلة بيتر سافار
بيتر سافار Peter Safar (ولد عام1924- وتوفي عام 2003)، هو طبيب نمساوي تخرج من جامعة فيينا، وهاجر للولايات المتحدة عام 1949، ليدرس التخدير بجامعة بنسلفانيا. يعتبر سافار أول طبيب حالات حرجة في الولايات المتحدة، حيث قام بإنشاء أول عناية مركزة جراحية في مدينة بالتيمور، وفي عام 1962 أنشأ أول برنامج تدريبي للاطباء في جامعة بيتسبرج. كما ان له دور هائل في بلورة مفاهيم وتكنيكات عمليةالأنعاش القلبي الرئوي في الخمسينات وقام بتأليف كتاب (ABC of Resuscitation) عام 1957، وهو أساس التدريب علي هذة عملية وتم اعتماد البروتوكول من قبل جمعية القلب الأمريكية, ليصبح بعد ذلك النظام القياسي الموحد لعملية الأنعاش القلبي الرئوي في العالم. وفي عام1966 تأثر سافار بشدة لوفاة أبنتة البالغة من العمر 11 سنة نتيجة أزمة ربوية حادة. وقام بعد ذلك بجهد كبير لأنشاء خدمات العناية المركزة المتحركة وأنشأ مركز أبحاث الأنعاش بجامعة بيتسبرج. وأعترافاً بجهوده، رشح ثلاث مرات لجائزة نوبل في الطب.
خصائص طب الحالات الحرجة
يتميز طب الحالات الحرجة عن باقي تخصصات الطب بالأتي :
1- من أكثر فروع الطب من حيث السرعةً في التطور وتراكم المعلومات: حيث أصبح من المفهوم إمكان إنقاذ حياة عدد كبير من المرضى (كانوا سابقاً يعدون حالات ميؤوس منها) إذ ما تم اعتماد علاجات متطورة والتدخل لدعم أعضاء الجسم في الوقت المناسب بناء على مراقبة دقيقة ولصيقة لوظائف الجهاز الدوري القلبي والتنفسي. وبالتالي تبين جدوى انفاق الوقت والمال على هذا المجال وعلى الأبحاث في هذا المجال.
2- الاعتماد على دعم أقسام التحاليل والأشعات التشخيصية والصيدلية الداخلية وبنك الدم ووحدات القسطرة القلبية والمناظير والعمليات الجراحية والمخازن والمشتريات مع ضرورة توافر عامل السرعة والدقة وذلك لسرعة تغير حالة المريض ذو الحالة الحرجة وضرورة مواكبة هذا التغيُر بالتشخيص والعلاج اللازمين.
3- يستخدم داخل العناية المركزة أدوية متقدمة وحساسة للغاية وخاصة تلك التي تستخدم للتحكم في الدورة الدموية والقلبية بجرعات دقيقة للغاية وتحت المراقبة الدقيقة، كما يستخدم أحدث المضادات الحيوية والأدوية المخدرة والمهدئة. ومن المعتاد علاج مريض العناية بعشرات الأنواع من الأدوية في نفس الوقت.
4- يتم التركيز داخل الرعاية على مكافحة العدوى وذلك لمنع نقل العدوى البكتيرية من مريض لأخر أو من طاقم العناية للمريض أو العكس، بما في ذلك القيام بأنواع مختلفة من العزل وبخاصة للمرضى ذوي المناعة الضعيفة جداً.
5- يتم الاهتمام بالتغذية المناسبةبما في ذلك التغذية عبر الأنابيب المغدية أو عبر الوريد.
6- الاعتماد علىمهاراة وخبرة ويقضة طاقم أطباء الرعاية وطاقم التمريض، حيث يتميز عمل الرعاية المركزة بالديناميكية الشديدة، ويتطلب مجهود جسدي وانتباه مستمر لأدق التفاصيل وسرعة إتخاذ القرار علي مدار الساعة. وكل هذا يؤدي لكون طاقم الرعاية معرضين بشكل متكرر للإجهاد البدني والنفسي وسوء التغذية والاكتئاب.
و برغم من الأعتماد على التكنولوجيا، إلا أن أطباء العناية يلزمهم إتقان مهارات يدوية عديدة وخاصة تلك المتعلقة بتركيب معدات طبية داخل جسم المريض (يكون بعضها هام للغاية ويلزم تركيبه في ظرف لحظات لإنقاذ حياة المريض)، مثل القساطر الوريدية الطرفية والمركزية والقساطر الشريانية والبولية وأنابيب القصبة الهوائية والمعدية، منظمات القلب وضرورة إتقان عملية الأنعاش القلبي الرئوي مع إتقان التعامل مع كافة أجهزة الرعاية.
كما يلزم طبيب العناية المركزة الاطلاع العلمي الواسع في تخصصه وفي التخصصات الأخرى وذلك لتعرضه لمرضى ذوي حالات حرجة بسبب أمراض من كافة التخصصات الطبية. كما يلزم وجود تعاون وثيق ما بين أطباء الرعاية وكافة تخصصات الطب وذلك لضمان جودة التشخيص والعلاج. غالبا ما يحتاج مريض العناية الخاصة لخدمة أطباء أكثر من تخصص بما فيها الأطباء النفسيين لعلاج الأثار النفسية للبقاء بالعناية فترة طويلة.
و يقوم أطباء العناية والتمريض بالتدرب على التعامل مع أهل المرضى بما في ذلك تقديم المعلومات الكافية والمساندة النفسية.
7- الاعتماد المكثف على التكنولوجيا الحديثة: حيث يعتمد العمل بوحدة العناية المركزة على الأجهزة الحديثة والمعدات الطبية المعقدة مثل:
- أجهازة التنفس الصناعي: ويستخدم لمساندة ودعم الجهاز التنفسي.
-أجهزة المرقاب (المونيتور): وتقوم برصد متغيرات عديدة مثل ضغط الدم الشرياني الاختراقي وغير الاختراقي وضغوط الدم بالأوردة المركزية والشريان الرئوي وداخل غرف القلب المختلفة والنشاط الكهربائي للقلب ونسبة تشبع الدم بالأكسجين وعدد أخر من المتغيرات والقياسات التي تعتمد على حاجة المريض ومدى تطور المرقاب.
-أجهزة قياس غازات الدم وحموضة الدم والأملاح (مثل الصوديوم والبوتاسيوم والكالسيوم والكلوريد).
-أجهزة التنقيط ودفع الأدوية الدقيقة مثل السرنجات الكهربائية ومضخات المحاليل.
-جهاز البالونة الأورطية، ويستخدم لدعم وظائف القلب في بعض الحالات.
-الأسرة الطبية الهيدروليكية والمرتبات الهوائية.
-مناظير الجهاز الهضمي والرئة.
-أجهزة الغسيل الكلوي المتخصصة.
-أجهزة الصدمات الكهربائية ومنظمات النشاط الكهربائي للقلب.
-أجهزة الأشعات السينية والتلفزيونية للقلب والبطن والدوبلكس علي شرايين وأوردة الجسم.
كما يوجد الكثير من المعدات الأخرى التي تستخدم بشكل أقل تكرراً ولكن يلزم توافرها لكل وحدات العناية الحديثة.
8- يلزم وجود دعم مستمر ونشط من جانب مهندسين وفنيين الهندسة الطبية بالمستشفي والشركات الموردة لضمان عدم تعطل العمل بالعناية والصيانة اللازمة للأجهزة الغالية الثمن.
أنواع وحدات العناية المركزة
تخصص منفصل أم تخصص داخل تخصص؟
حتى زمن قريب كانت وحدات الرعاية المركزة بشكل كامل بواسطة أطباء التخدير كعمل إضافي داخل التخصص، ومع حدوث التطور الهائل المعرفي والتكنولوجي في علم طب الحالات الحرجة، ظهرت الحاجة لوجود أطباء متخصصين في هذا المجال.
وبالرغم من ذلك ما زال هذا التخصص في كثير من البلاد حكراً على أطباء التخدير وفي بلاد أخرى (مثل الولايات المتحدة) يشترط للتخصص في هذا المجال الحصول علي تدريب مسبق في مجال أخر مثل التخدير أو الجراحة العامة أو الباطنة العامة.ثم يلي ذلك الحصول على تدريب متخصص في طب الحالات الحرجة.
وكثيراً ما يرغب أطباء العناية في الحصول على تدريب موازي إلي جانب تخصصهم بالرعاية مثل القلب أو الأمراض الصدرية أو أمراض الكلى.
وحدة مفتوحة أم مغلقة ؟
تشير دراسات بشكل واضح ومتكرر لتحقق خدمة أكثر كفاءة ونتائج أفضل لعلاج المرضي داخل الوحدات التي تدار من قبل أطباء متخصصين بطب الحالات الحرجة متواجدين على مدار الساعة بالرعاية المركزة، مقارنةً بالوحدات المفتوحة والتي تدار بواسطة التمريض مع وجود أطباء من كافة التخصصات يقومون بالمرور على الحالات التي تخصهم داخل الرعاية.
وحدة صغيرة أم كبيرة؟
الدراسات الطبية تشير إلى وجود علاقة بين حجم وحدة العناية المركزة وبين كفاءة الرعاية المقدمة للمرضى. حيث أشارت الدراسات لقدرة العنايات المركزة الأكبر حجماً علي تحقيق نتائج أفضل فيما يتعلق بنجاح علاج المرضى ذوي الحالات الحرجة.
وحدات عناية مركزة متخصصة
يوجد أشكال عديدة لوحدات العناية المركزة المتخصصة مثل:
-وحدات عناية مركزة لحديثي الولادة(Neonatal intensive-care unit).
-وحدات عناية مركزة للأطفال(وحدة العناية المركزة للأطفال).
-وحدات عناية مركزة للقلب(وحدة العناية التاجية).
-وحدات عناية مركزة للجراحة(Surgical Intensive Care Unit).
-وحدات عناية مركزة للحروق(Burn Wounds Intensive Care Unit).
-وحدات عناية مركزة للحالات الطبية(Medical Intensive care Unit).
-وحدات عناية مركزة للحالات النفسية(وحدة العناية النفسية المركزة).
-وحدات عناية مركزة لحالات أصابات المخ والأعصاب(Neurological Intensive Care Unit).
-وحدات عناية مركزة متحركة(Mobile Intensive care Unit).
-وحدات عناية مركزة لحالات الحوادث(Trauma Intensive care Unit).
مراجع
- ^ Kahn، JM؛ Goss، CH؛ Heagerty، PJ؛ Kramer، AA؛ O'Brien، CR؛ Rubenfeld، GD (2006). "Hospital volume and the outcomes of mechanical ventilation". نيو إنغلاند جورنال أوف ميديسين. ج. 355 ع. 1: 41–50. DOI:10.1056/NEJMsa053993. PMID:16822995.
- ^ Manthous، CA؛ Amoateng-Adjepong، Y؛ Al-Kharrat، T؛ Jacob، B؛ Alnuaimat، HM؛ Chatila، W؛ Hall، JB (1997). "Effects of a medical intensivist on patient care in a community teaching hospital". Mayo Clinic Proceedings (Abstract). ج. 72 ع. 5: 391–9. DOI:10.4065/72.5.391. PMID:9146680.
- ^ "The Birth of Intensive Care Medicine: Björn Ibsen’s Records"(نسق المستندات المنقولة).Intensive Care Medicine. Retrieved 2 October 2012. نسخة محفوظة 06 يوليو 2016 على موقع واي باك مشين.









